di Francesca Leoci
Una ricerca dell’Università del Connecticut sfata il mito che la semplice presenza di negozi “healthy” nel quartiere garantisca una dieta equilibrata. In Italia l’obesità è in crescita soprattutto al Sud. Necessarie strategie più complete che considerino anche i comportamenti reali dei consumatori
La semplice presenza di negozi che vendono cibi sani nel quartiere non è sufficiente a garantire una dieta equilibrata. È quanto emerge da uno studio condotto dall’Università del Connecticut, che ha sviluppato un nuovo approccio per analizzare il legame tra comportamenti d’acquisto alimentare e rischio di tumori correlati all’obesità. La ricerca sfida la convinzione comune secondo cui aumentare il numero di negozi che offrono cibi salutari nelle comunità locali sia una strategia risolutiva per contrastare l’emergenza obesità. Tuttavia, è evidente come sia fondamentale considerare i modelli di consumo effettivi e le abitudini radicate della popolazione.

L’obesità e i tumori correlati rappresentano oggi uno dei principali fattori di aumento dei costi sanitari e di riduzione dell’aspettativa di vita negli Stati Uniti. I numeri sono allarmanti: il 41,9% degli adulti americani è obeso e il 73,6% è in sovrappeso. Si stima che l’eccesso di peso sia responsabile del 5% dei nuovi casi di cancro negli uomini e del 10% nelle donne.
La ricerca
La ricerca statunitense, che ha analizzato dati provenienti da 2.925 contee americane nel periodo 2015-2020, ha introdotto un nuovo metodo per valutare l’impatto dell’ambiente alimentare sulla salute pubblica, basandosi non solo sulla distribuzione geografica dei punti vendita, ma anche sulle effettive abitudini di acquisto dei residenti. I ricercatori hanno analizzato un’impressionante mole di dati: oltre 94 milioni di visite GPS di SafeGraph nel 2018-2019 presso circa 359.000 rivenditori alimentari, combinati con i dati sulla mortalità dei Centers for Disease Control and Prevention nel 2015-2020.
Lo studio ha utilizzato un approccio duplice, introducendo un indice basato sull’attività (che misura la percentuale di visite a rivenditori di alimenti sani sul totale delle visite), e un indice basato sulla posizione (che considera la percentuale di rivenditori di alimenti sani in ogni contea).
I risultati
L’analisi ha rivelato una forte correlazione negativa tra l’indice basato sull’attività e i tassi di mortalità per tumori legati all’obesità. Ogni aumento della deviazione standard dell’indice è associato a una riduzione del 18% della probabilità di trovarsi in un’area ad alto rischio di mortalità. “I risultati suggeriscono la necessità di un ripensamento delle politiche sanitarie,” sottolineano i ricercatori citati da BMC. Non è sufficiente aumentare la presenza fisica di negozi che vendono cibi sani: è fondamentale comprendere e influenzare il modo in cui i cittadini effettivamente li utilizzano.
Lo studio evidenzia infatti come le abitudini di acquisto reali spesso differiscano significativamente da quanto ci si potrebbe aspettare basandosi solo sulla distribuzione geografica dei punti vendita. Appare fondamentale, quindi, mettere a punto strategie più complete che considerino non solo l’accessibilità fisica ai cibi sani, ma anche i comportamenti effettivi dei consumatori e le barriere culturali e sociali che possono influenzare le scelte alimentari.
La situazione in Italia
Impatto sanitario ed epidemiologia
In Italia, nel 2015, più di un terzo della popolazione adulta (35,3%) era in sovrappeso, mentre una persona su dieci era obesa (9,8%); complessivamente, il 45,1% dei soggetti di età ≥18 anni era in eccesso ponderale (Indagine Multiscopo Istat 2015, Rapporto Osservasalute 2016). Nel 2023, l’obesità ha raggiunto l’11,8% degli adulti, mentre il sovrappeso si attesta al 36,1%. Particolarmente allarmante è l’aumento tra i giovani adulti (18-34 anni), dove la percentuale di obesità è salita al 6,6%, con un incremento più marcato tra le donne.
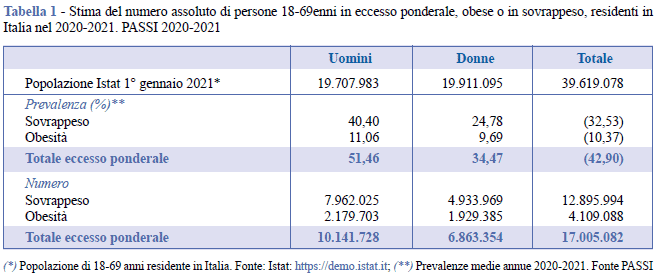
La prevalenza più elevata di obesità si registra tra gli anziani di 65-74 anni, dove oltre una persona su sei è affetta dalla malattia. La situazione è ancora più critica tra i bambini: il 19% è in sovrappeso e il 9,8% è obeso, con tassi più alti nelle regioni meridionali e nelle aree svantaggiate. L’obesità infantile grave rappresenta il 2,6%, con valori leggermente superiori nei maschi (10,3%) rispetto alle femmine (9,4%) (ISS 2023).
Fattori socioeconomici e geografici
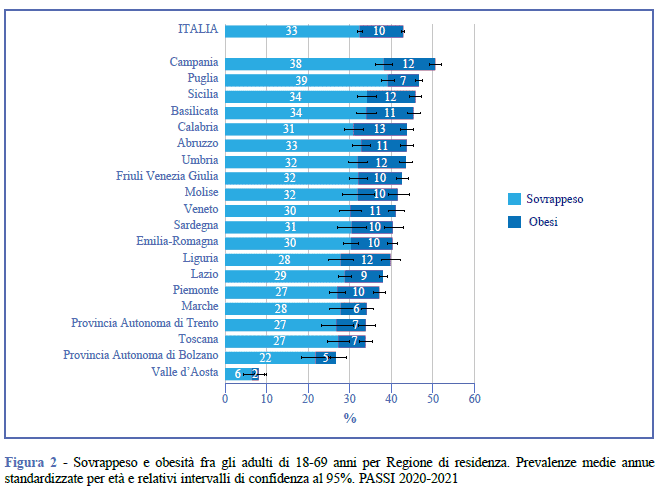
Il divario Nord-Sud è marcato: le Regioni meridionali registrano le prevalenze più alte di obesità adulta (es. Molise 14,1%, Abruzzo 12,7%, Puglia 12,3%, Campania 13,9%) e in sovrappeso (Basilicata 39,9%, Campania 39,3%, Sicilia 38,7%) rispetto a quelle settentrionali (obese: PA di Bolzano 7,8%, Lombardia 8,7%; sovrappeso: PA di Trento 27,1%, Valle d’Aosta 30,4%). Tra i bambini, le Regioni meridionali presentano tassi di obesità infantile doppi rispetto al Nord. Le disuguaglianze economiche aggravano il fenomeno: nelle fasce socioeconomiche più basse, l’obesità è 2,5 volte più frequente. L’essere in eccesso ponderale è più frequente anche tra persone con basso livello di istruzione e difficoltà economiche.
Tumori correlati
Secondo l’Agenzia Internazionale per la Ricerca sul Cancro (Iarc), l’eccesso di peso è collegato a ben 13 tipi di tumori, tra cui cancro esofageo, gastrico, colon-rettale, epatico, della cistifellea, pancreatico, laringeo, mammario e tiroideo. Sebbene manchino stime precise sulla quota di casi attribuibili all’eccesso ponderale, studi nazionali confermano un rischio aumentato del 30-50% per alcuni tumori nei soggetti obesi. L’obesità è inoltre un driver primario del diabete di tipo 2 (85-90% dei casi) e delle complicanze cardiovascolari, contribuendo al 7-10% della spesa sanitaria nazionale (Ministero della Salute, 2023).
L’eccesso di peso non solo aumenta la probabilità di ammalarsi di cancro, ma anche di sviluppare forme più aggressive e difficilmente curabili, con maggiori complicanze durante i trattamenti e un rischio più elevato di recidive. I meccanismi alla base di questa associazione comprendono un’infiammazione cronica, elevati livelli di insulina e fattori di crescita, oltre a squilibri nel microbiota intestinale che favoriscono la crescita tumorale. Particolarmente preoccupante è il fatto che l’obesità pediatrica e adolescenziale aumenta il rischio di tumori in età adulta.
Determinanti ambientali e alimentari

Sebbene l’Italia sia nota per la dieta mediterranea, l’urbanizzazione e i cambiamenti negli stili di vita hanno favorito il consumo di alimenti ipercalorici, zuccherati e ultra-processati. La disponibilità di negozi tradizionali è diminuita, soprattutto nelle periferie urbane e nei piccoli centri, a favore di punti vendita low-cost e fast-food, riducendo l’accesso a prodotti freschi. La cultura alimentare e il livello di istruzione influenzano i comportamenti alimentari, con le famiglie meno scolarizzate che consumano meno frutta e verdura rispetto alla media nazionale. Inoltre, la mobilità delle persone verso centri commerciali urbani espone i residenti di aree rurali a un ambiente alimentare diverso da quello residenziale, spesso meno salutare.
Sfide nella ricerca e nelle politiche
Mancano studi italiani su larga scala che colleghino le visite ai rivenditori alimentari (es. tramite dati GPS o mobilità) e gli esiti sanitari, analogamente alle analisi statunitensi citate nel testo originale. Tuttavia, il governo ha avviato un Tavolo nazionale permanente sulla nutrizione nel 2023, coinvolgendo diversi settori come l’istruzione, lo sport e la sanità, per promuovere stili di vita sani. Il Piano Nazionale della Prevenzione 2020-2025 include linee guida per ridurre l’obesità attraverso interventi comunitari quali orti urbani e mense scolastiche salutari. Gli studi esistenti presentano però limitazioni metodologiche, basandosi spesso su dati autoriferiti o amministrativi statici, senza considerare la mobilità reale delle persone.
Per il futuro, la prevenzione dell’obesità richiede interventi multisettoriali che comprendano la pianificazione urbana con incentivi per mercati rionali e limitazioni alla densità di fast-food vicino alle scuole, programmi obbligatori di educazione alimentare nelle scuole con un focus sulla dieta mediterranea, e l’uso di tecnologie innovative come big data per monitorare le abitudini d’acquisto. È previsto inoltre un Fondo obesità per il triennio 2025-2027, con 50 milioni di euro stanziati per progetti integrati tra Asl, comuni e terzo settore.


